4 razones por las que los dermatólogos priorizan ciertos protectores solares sobre otros
Los dermatólogos no eligen protectores solares al azar. Descubre qué criterios clínicos aplican y qué revisar en la etiqueta.
Cuando un dermatólogo te recomienda un protector solar específico en lugar de “cualquiera con SPF 50”, no está siendo excesivamente riguroso. Está aplicando una lista de criterios clínicos que la mayoría de las etiquetas de farmacia no explicitan y que la publicidad nunca menciona. El problema no es que los protectores solares genéricos sean inútiles; es que no todos protegen de la misma manera, y la diferencia importa más de lo que parece cuando tienes 30 o 40 años de exposición acumulada por delante.
Lo que hace que un fotoprotector sea la elección de un especialista no es el número del SPF. Es la suma de varios factores técnicos que determinan cuánto protege el producto y durante cuánto tiempo lo hace una vez aplicado.
Razón 1: El espectro de cobertura (SPF)
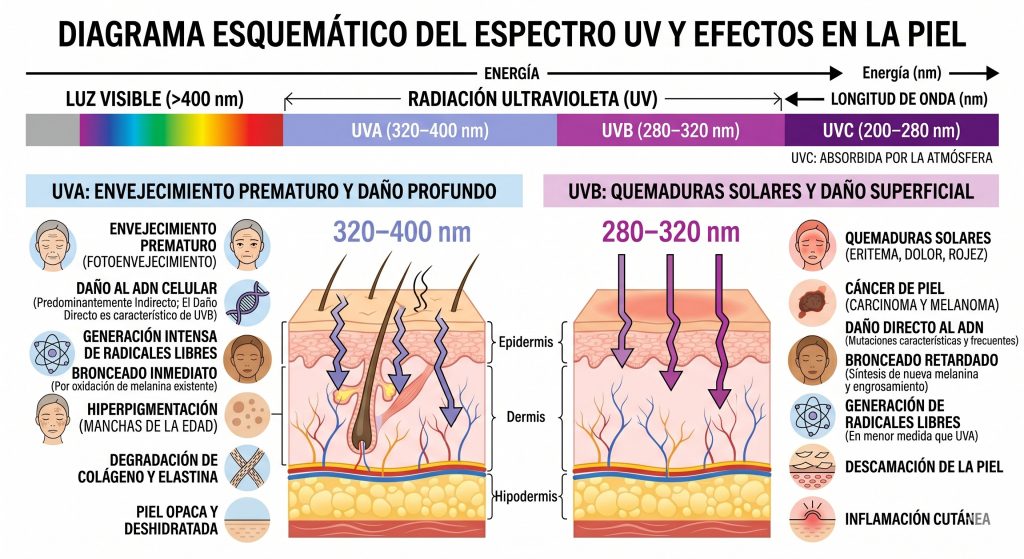
El índice SPF (Sun Protection Factor) mide exclusivamente la protección contra los rayos UVB, los responsables de las quemaduras solares. Es un número útil, pero incompleto. Los rayos UVA, que representan el 95% de la radiación UV que llega a la superficie terrestre, penetran más profundo en la dermis y son los principales responsables del fotoenvejecimiento prematuro, la degradación del colágeno y el daño al ADN celular a largo plazo.
Un protector solar que no declare protección de amplio espectro, o que no cuente con un índice PPD (Persistent Pigment Darkening) o clasificación PA (usada en Asia y adoptada progresivamente en Europa y América Latina), puede ser perfectamente legal y comercializable, pero no protege contra el tipo de daño que el especialista quiere prevenir.
El estándar ISO 24444:2019 establece los métodos de medición in vivo del SPF, aunque la cobertura UVA real se evalúa con pruebas adicionales que no todos los fabricantes realizan.
Lo que busca un especialista en la etiqueta: la indicación “broad spectrum”, un PPD igual o mayor a 8 (o clasificación PA+++ como mínimo), o la mención explícita de filtros UVA certificados como el Tinosorb S, el Mexoryl SX o el dióxido de titanio.
Razón 2: Fotoestabilidad. No todos los SPF 50 rinden igual bajo el sol
Que un protector solar tenga SPF 50 al salir de fábrica no significa que lo siga teniendo a los 20 minutos de exposición. Algunos filtros UV, en particular el avobenzone (butyl methoxydibenzoylmethane), cuando no está estabilizado, se degradan con la radiación lumínica: absorben energía UV y, en lugar de disiparla de forma segura, se transforman en subproductos fotoquímicos que ya no filtran.
Investigaciones sobre fotoestabilidad de filtros UV publicadas en revistas de química dermatológica han documentado que ciertas formulaciones pueden perder entre un 36 % y un 90 % de su capacidad de absorción en la primera hora de exposición continua, dependiendo de la concentración y el sistema de estabilización empleado.
Los filtros minerales puros (dióxido de titanio y óxido de zinc) son intrínsecamente fotoestables porque no absorben radiación, sino que la dispersan físicamente. Las formulaciones químicas modernas que sí son fotoestables lo logran combinando filtros que se estabilizan mutuamente (el Tinosorb M estabiliza la avobenzona, por ejemplo) o incorporando antioxidantes que interceptan los radicales libres generados por la fotodegradación.
Los dermatólogos conocen estas diferencias. Al recomendar una marca o línea específica, están orientando hacia formulaciones cuya fotoestabilidad está documentada y declarada. Quien busca ese nivel de certeza puede explorar la oferta disponible en una tienda de dermocosméticos con respaldo médico, donde la selección de fotoprotectores se estructura con criterio clínico.
Razón 3: Textura y adherencia
Este criterio parece menor hasta que se pone en perspectiva: la eficacia de un fotoprotector es nula si la persona lo abandona. Los dermatólogos lo confirman desde la experiencia clínica directa: la principal causa de fracaso de la fotoprotección no es el índice SPF insuficiente. Es el abandono del hábito por sensación grasa, residuo blanco, pilling sobre el maquillaje o incomodidad bajo calor sostenido.
La lógica es concreta: un protector con PPD alto y fotoestabilidad excelente que se aplica solo cuando el paciente “tiene ganas de aguantarlo” ofrece una protección real muy baja sobre la exposición acumulada anual. En cambio, una formulación con textura tolerada que se aplica diariamente protege de forma significativamente mayor, aunque su SPF sea ligeramente inferior en papel.
Por eso los especialistas adaptan la recomendación al tipo de pie:
- Pieles grasas o con acné activo se benefician de bases oil-free o gel-fluido de acabado mate y formulación no comedogénica.
- Pieles secas o maduras toleran mejor las texturas con emolientes que no comprometen la barrera cutánea.
- Pieles sensibles o reactivas responden bien a formulaciones minerales o híbridas de baja irritación.
Las líneas de protectores solares ISDIN recomendados por dermatólogos son un ejemplo de catálogo diferenciado por perfil de piel, con validación clínica por tipo de formulación.

Razón 4: Compatibilidad con activos fotosensibles
Una razón que pocas veces sale del consultorio: el protector solar no solo protege la piel, también protege la eficacia de los activos de la rutina. El retinol y sus derivados, la vitamina C en forma de ácido ascórbico, los AHAs como el ácido glicólico y algunos péptidos de señalización son fotosensibles. Sin fotoprotección adecuada, se degradan, se oxidan o simplemente no cumplen su función porque la radiación deshace el trabajo que producen en la noche.
Un análisis sobre fotodegradación de retinoides publicado en el Journal of Drugs in Dermatology (Mukherjee S. et al., “Retinoids in the treatment of skin aging”, 2006) documentó la pérdida de actividad del retinol en condiciones de exposición lumínica, un hallazgo que refuerza la indicación clínica estándar: SPF en la rutina de mañana es obligatorio cuando se usan retinoides.
La cantidad mínima para que el SPF declarado sea real está establecida en 2 mg/cm², equivalente a aproximadamente un cuarto de cucharadita para cara y cuello, cantidad que, en la práctica, la mayoría de las personas reduce a la mitad o a un tercio.
Desde este ángulo, el protector solar es la última línea de defensa de toda la rutina. Si falla por fotoestabilidad baja, cobertura incompleta o abandono por textura, el daño no es solo dérmico; también anula el rendimiento de los activos más eficaces de la rutina.
La etiqueta como guía: qué verificar antes de comprar
Traducir estos criterios a la práctica es más directo de lo que parece. Un protector solar que cumple los estándares clínicos básicos debe declarar cobertura de amplio espectro (UVA + UVB), indicar el índice PPD o la clasificación PA, especificar los filtros activos por nombre técnico y estar formulado para un tipo de piel concreto, no “para todos los tipos”.
La selección que hace un dermatólogo no responde a preferencias de marca ni a estrategias de marketing. Responde a la aplicación de estos siete criterios sobre las formulaciones que tienen evidencia detrás. Leer la etiqueta con ese mapa en mente transforma una decisión de compra aparentemente trivial en una decisión con criterio clínico real.